Diabete e glucagone: consigli per chi convive con il DT1
Il glucagone è un ormone secreto dalle cellule alfa (α) delle isole del Langerhans nel pancreas, una ghiandola dell’addome coinvolta nella digestione e nella produzione di ormoni che vengono rilasciati nel sangue. Le isole contengono anche delle cellule beta che producono insulina. Continua a leggere questo articolo per scoprire nel dettaglio a cosa serve il glucagone e la sua relazione con il diabete.
A cosa serve il glucagone?
Il glucagone è l’ormone del fabbisogno di energia, in particolare dei muscoli in condizioni quali il digiuno e l’esercizio fisico. Le sue proprietà sono opposte a quelle dell’insulina, che è ipoglicemizzante (abbassa il livello di zucchero nel sangue). Esiste un equilibrio tra questi due ormoni, insulina e glucagone, per mantenere il livello di zucchero nel sangue a valori normali.
Quali sono le funzioni principali del glucagone?
Un pancreas sano secerne sia insulina (cellule beta β) che glucagone (cellule alfa α), per mantenere una glicemia normale. In un individuo non affetto dal diabete di tipo 1, quando i livelli di zucchero nel sangue sono troppo bassi, il glucagone viene secreto per riportarli alla normalità. È una sostanza iperglicemizzante.
L’azione principale del glucagone è la seguente:
L’organismo immagazzina il glucosio sotto forma di riserva, il glicogeno, in grandi quantità nel fegato. In caso di necessità (digiuno, esercizio muscolare…), il glucagone consentirà il rilascio rapido di glucosio per soddisfare i bisogni dell’organismo. Tuttavia, le riserve di fegato sono limitate. Quando i fabbisogni energetici del corpo persistono e superano le capacità del fegato, l’organismo fa appello a un’altra riserva: i grassi (o lipidi), che, soprattutto sotto l’influenza del glucagone (e della carenza di insulina), possono essere trasformati in corpi chetonici1. Il più comune di questi corpi chetonici, il ß- idrossibutirrato, sintetizzato nel fegato, passa nel flusso sanguigno e può essere utilizzato come carburante alternativo al glucosio nei tessuti periferici.
Lo stimolo principale per la secrezione di glucagone è l’abbassamento della glicemia2. Anche lo stress, attraverso l’attivazione del sistema nervoso autonomo, l’ingestione di proteine3 e alcuni acidi grassi possono stimolare la secrezione di glucagone.
Glucagone e diabete di tipo 1
L’assenza di insulina nelle persone con DT1 non equilibrato o trattato in modo inadeguato è accompagnata da un’ipersecrezione di glucagone4 (che sarà successivamente corretta con la normalizzazione dei valori glicemici).
Dopo il pasto, si assiste a un aumento del glucagone (iperglucagonemia), dovuto a una riduzione del controllo delle cellule beta (feedback) sulla funzione delle cellule alfa5.
Tuttavia, col tempo, si instaura un errore nella produzione di glucagone, tanto più marcato se il diabete è datato (danno progressivo alle cellule α delle isole di Langerhans). Tale alterazione secondaria della funzione delle cellule alfa spiegherebbe la riduzione della risposta iperglicemica nel tempo in caso di ipoglicemia.
Quando somministrare glucagone se si convive con il diabete mellito tipo 1?
La somministrazione di glucagone è prevista come trattamento dell’ipoglicemia grave. Si parla di ipoglicemia grave quando l’individuo ha bisogno dell’aiuto di una terza persona per trattarla.
Se l’individuo non può assumere zucchero per via orale (succo di frutta, zucchero, ecc.) e, in particolare, se non è cosciente, il glucagone può essere somministrato per via sottocutanea o intramuscolare da una terza persona. Dopo l’iniezione, si registrerà un aumento dei livelli di zucchero nel sangue, entro 5-15 minuti, e per circa 10-40 minuti. Il glucagone è disponibile in farmacia come kit iniettabile.6
Glucagone e diabete: progressi tecnologici ed aspettative future
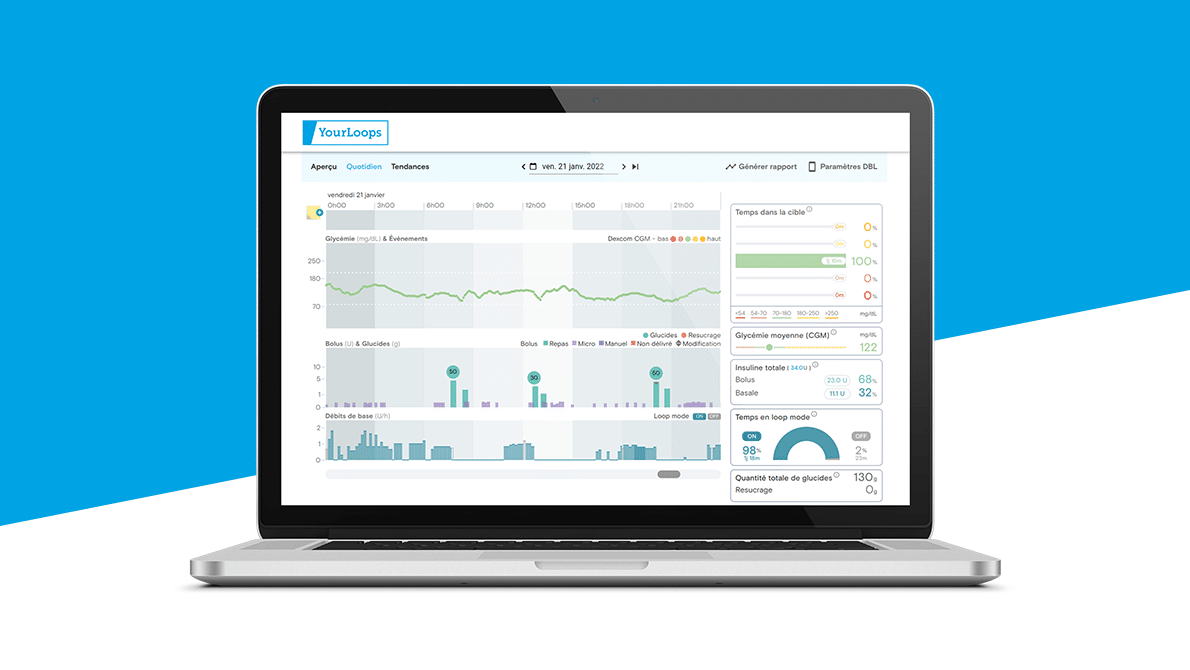
I progressi tecnologici hanno il potenziale di migliorare la vita delle persone che convivono con il diabete mellito, riducendo il rischio di ipoglicemia, promuovendo il controllo glicemico generale e migliorando la qualità della vita. Sono stati sviluppati sistemi di somministrazione automatica di insulina mono-ormonale (solo insulina) e bi-ormonale (insulina e glucagone) (che rientrano nella categoria scientifica di “pancreas artificiali”), basati sul collegamento di una o due pompe di insulina a un monitoraggio continuo del glucosio (CGM) e un algoritmo di controllo (alloggiato in un dispositivo dedicato o direttamente nella pompa).
Con le soluzioni bi-ormonali (insulina + glucagone), l’insulina agisce come “freno” sulla glicemia nel sangue, il glucagone come “acceleratore”, e il monitoraggio glicemico consente di adattare la velocità di ciascuno tramite algoritmi di calcolo, per normalizzare i valori glicemici in qualsiasi situazione (“closed loop”).
Gli scienziati hanno studiato queste soluzioni e hanno dimostrato che il sistema bi-ormonale (insulina-glucagone), rispetto al sistema mono-ormonale (solo insulina), ridurrebbe la percentuale di tempo trascorso in ipoglicemia, soprattutto durante l’attività fisica. Tuttavia, la soluzione bi-ormonale presenta dei limiti:
- più ingombrante e impegnativa,
- necessità di cambiare la cartuccia di glucagone ogni giorno,
- mancanza di stabilità della soluzione a temperatura ambiente,
- effetto sconosciuto dell’uso prolungato del glucagone7 che probabilmente spiega perché la maggior parte degli studi di tipo closed loop finora coinvolgono sistemi mono-ormonali8.
Il glucagone potrebbe essere un traguardo terapeutico in futuro?
Per migliorare il controllo del diabete mellito, limitare gli effetti del glucagone potrebbe essere un’opzione di trattamento, soprattutto nel diabete di tipo 2 dove la secrezione di glucagone è importante (riduzione o addirittura inibizione della sua secrezione).
Le molecole sviluppate e testate in laboratorio per rallentare l’effetto del glucagone (antagonisti del recettore del glucagone) hanno mostrato risultati incoraggianti in termini di controllo glicemico. Tuttavia, gli effetti avversi osservati con queste molecole non ne consentono l’uso nella pratica clinica (aumento di LDL – colesterolo, sviluppo anomalo di alfa-cellule). Sono in corso ricerche per limitare l’azione del glucagone nei soggetti che convivono con il diabete mellito.9, 10, 11
Fonti
- Grimaldi A. Traité de diabétologie. Glucagon. Paris:Flammarion, 2005 ; pp. 67-89.
- Gromada J, Franklin I, Wollheim CB. Alpha-cells of the endocrine pancreas: 35 years of research but the enigma remains. Endocr Rev 2007; 28:84-116
- Quesada I, Tudurí E, Ripoll C, Nadal A. Physiology of the pancreatic alpha-cell and glucagon secretion: role in glucose homeostasis and diabetes. J Endocrinol 2008;199:5-19.
- Unger RH, Orci L. Paracrinology of islets and the paracrinopathy of diabetes. Proc Natl Acad Sci U S A. 2010 Sep 14;107(37):16009-12.
- Brown RJ, Sinaii N, Rother KI. Too much glucagon, too little insulin: time course of pancreatic islet dysfunction in new-onset type 1 diabetes. Diabetes Care 2008; 31:1403-1404.
- https://www.vidal.fr/substances/1644/glucagon/
- Peters TM Haidar A. Dual-hormone artificial pancreas: benefits and limitations compared with single-hormone systems. Diabet Med 2018 ; 35 : 450- 9
- Méta Analyse de Bekiari 2018, BMJ. 2018; 361:1310.
- Evans MR, Wei S, Posner BA, Unger RH . An AlphaScreen Assay for the Discovery of Synthetic Chemical Inhibitors of Glucagon Production.J Biomol Screen. 2016 Apr;21(4):325-32.
- Guan HP, Yang X, Lu K. Glucagon receptor antagonism induces increased cholesterol absorption.J Lipid Res. 2015 Nov;56(11):2183-95
- Yu R. Mahvash Disease: 10 Years After Discovery. Pancreas. 2018 May/Jun;47(5):511-515.