Storia dell’insulinoterapia e fisiologia dell’insulina
Il 2021 segna il centenario della scoperta dell’insulina. La storia dell’insulinoterapia è iniziata poco più di un secolo fa e questo grande evento ha rivoluzionato la prognosi del diabete. Oggi, lo sviluppo dell’insulinoterapia consente alle persone con diabete di condurre una vita praticamente normale. Per ridurre il pesante fardello mentale che grava sulle persone con diabete (soprattutto di tipo 1) e per permettere loro di dedicare meno tempo alla gestione della malattia cronica e conseguentemente più tempo ai loro interessi, le ultime innovazioni consentono addirittura la somministrazione automatica e personalizzata di insulina.
Ripercorri con noi le principali scoperte e innovazioni che hanno segnato la storia dell’insulinoterapia.
Fisiologia dell’insulina in persone non affette da diabete
Nelle persone non affette da diabete l’insulina è secreta dalle cellule beta del pancreas.
Tutte le cellule che producono ormoni (o cellule endocrine) sono raggruppate nelle isole di Langerhans, che rappresentano il 2% della massa del pancreas. Le cellule β (beta) dell’isola producono l’insulina, inizialmente sotto forma di pro-insulina. A seconda delle necessità, la pro-insulina si divide in due:
- il peptide C,
- l’insulina: rilasciata nel sangue, agisce principalmente sul fegato, sui muscoli e sul tessuto adiposo.
Oltre alle cellule β, l’isola comprende le cellule:
- ⍺ (alfa) → glucagone,
- δ (omega) → somatostatina,
- PP → polipeptide pancreatico.
Nelle persone senza diabete, l’ingestione di alimenti durante un pasto (e in particolare di carboidrati) è accompagnata da un aumento della concentrazione di glucosio nel sangue (glicemia), che attiverà molto rapidamente la secrezione di insulina a livello delle cellule β delle isole di Langerhans.
Una volta secreta, l’insulina porta il glucosio dal sangue alle cellule per produrre energia, evento che provoca un calo della glicemia.
A livello del fegato, l’insulina favorisce l’immagazzinamento del glucosio sotto forma di glicogeno, ma anche la produzione di proteine nei muscoli e l’accumulo di grassi nel tessuto adiposo.
| Curiosità sulla fisiologia dell’insulina
> L’insulina è l’unico ormone dell’organismo ad avere un’azione ipoglicemizzante (abbassamento del tasso di glucosio nel sangue)1. > L’insulina è in media il 6° liquido più caro al mondo, davanti al mercurio o al sangue umano, con un costo di oltre 2.000 euro al litro2. |
Ormoni iperglicemizzanti
Altri ormoni, questa volta iperglicemizzanti, sono coinvolti nel mantenimento della glicemia, tra cui il glucagone, che viene secreto dalle cellule ⍺ delle isole in caso di abbassamento della glicemia.
Grazie alla modulazione dell’azione di questi ormoni in base al livello glicemico, è possibile mantenere la glicemia entro la gamma di valori considerati normali.
Secreta in grandi quantità durante i pasti, l’insulina è inoltre necessaria per assicurare il metabolismo di base dell’organismo (funzionamento di base fuori dai pasti).
Fisiologia dell’insulina nelle persone che convivono con il diabete
Nelle persone con diabete, la regolazione della secrezione di insulina è alterata. Nel diabete di tipo 1, si assiste a una completa mancanza di secrezione di insulina. Nel diabete di tipo 2, la fase iniziale della secrezione di insulina è alterata, di conseguenza l’insulina secreta non è sufficiente a riportare la glicemia ai valori desiderati e rimarrà alta, soprattutto dopo i pasti.
Se l’insulina è assente o insufficiente, l’organismo non può più utilizzare il suo “carburante” abituale (il glucosio), che quindi non può più penetrare nelle cellule.
L’organismo deve quindi utilizzare i suoi “carburanti” di riserva: grassi e proteine. Per farlo, il tessuto adiposo mobilita le sue riserve (trigliceridi, acidi grassi e glicerolo) e i muscoli scompongono le loro proteine (aminoacidi). Il fegato degrada rapidamente le sue riserve di glicogeno in glucosio e assorbe aminoacidi e glicerolo, convertendoli in glucosio. Assorbe inoltre gli acidi grassi e li converte in corpi chetonici, che vengono rilasciati nel sangue. I muscoli non assorbono più il glucosio e si verifica un aumento dei livelli di zucchero nel sangue (iperglicemia). Se la carenza di insulina è significativa e duratura, non solo si assisterà a un aumento della glicemia nel sangue, ma anche alla presenza di corpi chetonici nel sangue e di glucosio e corpi chetoni nelle urine.
Storia dell’insulinoterapia: un viaggio contrassegnato da grandi scoperte
Ripercorriamo insieme le tappe della storia dell’insulinoterapia
Gli esordi dell’insulina sintetica: un’origine animale
Le prime insuline sono state estratte e purificate dal pancreas di maiali e mucche. All’epoca, si parlava di insulina “ordinaria”, somministrata in 3 o 4 iniezioni al giorno, utilizzando siringhe di vetro da sterilizzare, con aghi grandi e la preparazione doveva essere conservata in frigorifero.
Negli anni ‘30 e ‘50, vari processi hanno permesso di ottenere forme di insulina “ad azione prolungata”, utilizzate in fiale e con siringhe. Tuttavia, questa insulina non era perfettamente purificata. Le impurità erano responsabili di allergie o reazioni locali nei siti di iniezione; si osservava inoltre una maggiore incidenza di lipodistrofie e la produzione di anticorpi anti-insulina, all’origine di una ridotta efficacia dell’insulina.
Negli anni ‘70, l’eliminazione di queste impurità ha portato a insuline animali cromatograficamente “purificate”, chiamate Monopic o Monocomposite. Si parla quindi di “insulina altamente purificata”.
Riproduzione dell’insulina umana grazie a un processo chimico
La struttura chimica dell’insulina umana è stata descritta nel 1955 dal biochimico F. Sanger.
Negli anni ‘80, l’insulina animale è stata sostituita dall’equivalente dell’insulina umana. Si ottiene trasformando l’insulina di maiale mediante un processo chimico (emisintesi), poi tramite fabbricazione mediante ingegneria genetica (biosintesi), da batteri o lieviti. Il risultato? Identica all’insulina umana, questa grande innovazione consente di non dipendere più da una fonte animale, di ridurre il rischio di formazione di anticorpi e soprattutto di avere quantità illimitate di insulina.
Gli analoghi dell’insulina
Negli anni ‘90, la modifica nella composizione dell’insulina sintetica ha trasformato la sua velocità e durata d’azione. Si parla di insuline modificate o “analoghi dell’insulina”, prodotti per biosintesi. Si fa una distinzione tra “analoghi rapidi”: effetto rapido e breve durata d’azione rispetto all’insulina umana; e “analoghi ad azione prolungata”: insulina intermedia o lenta.
Nel 1993, sono stati divulgati i risultati del Diabetes Control and Complications Trial (DCCT): la riduzione dell’iperglicemia cronica giudicata dal livello di HbA1c consente di prevenire le complicazioni a lungo termine del diabete mellito di tipo 1 (retina, reni, nervi). Tali risultati sostengono quindi la necessità di ottenere un buon controllo glicemico.
Questo segna l’inizio dei trattamenti insulinici intensificati con iniezioni multiple”. Il concetto di educazione terapeutica, che mira a fornire alle persone con diabete gli strumenti per gestire la loro malattia cronica, sta diventando sempre più importante nella gestione (monitoraggio del glucosio, ecc.).
Attualmente, tutte le insuline sono prodotte tramite ingegneria genetica, come farmaco ricombinante. Hanno esattamente la stessa composizione dell’insulina umana o, nel caso degli “analoghi” dell’insulina, una composizione modificata per ridurre o prolungare la durata d’azione. Secondo la loro durata e velocità d’azione, si distinguono tre forme di insulina: lenta (più di 24 ore), intermedia (12 ore), rapida (da 2 a 4 ore).
Storia dell’insulinoterapia: soluzioni innovative
Lo sviluppo dell’insulinoterapia è caratterizzato anche dall’innovazione degli strumenti ed i dispositivi per la gestione del diabete. Ecco le principali fasi:
Dispositivi di gestione del diabete: pompe per insulina, penne per insulina e misuratori per la glicemia
Negli anni ‘80, è stata introdotta la pompa per insulina. Rilascia continuamente insulina nell’organismo, simulando le funzioni del pancreas di una persona che non ha il DT1.
Allo stesso tempo, le prime penne a cartuccia per insulina hanno permesso di limitare il ricorso a siringhe e fiale. Fanno seguito le siringhe di insulina pre-riempite monouso, un modo più semplice per iniettare l’insulina comunemente noto come una “penna per insulina”. Una svolta nella storia dell’insulinoterapia: questo decreta la fine delle siringhe di vetro e degli aghi riutilizzati, sterilizzati con acqua bollente.
Inoltre, i primi misuratori per la glicemia capillare diventano sempre più piccoli e sofisticati e richiedono solo minuscole gocce di sangue per funzionare. L’affidabilità è maggiore.
Misurazione continua del glucosio
Con la comparsa dei primi dispositivi di monitoraggio continuo del glucosio (CGM), anche anche l’automonitoraggio glicemico ha fatto un grande passo avanti nella storia dell’insulinoterapia. Questi dispositivi consentono un controllo praticamente istantaneo e su più giorni dei livelli di glucosio interstiziale, il più vicino possibile ai valori della glicemia capillare.
Strumenti e tecniche: qual è la situazione oggi?
Le persone che convivono con il diabete (soprattutto il diabete t1) si somministrano l’insulina per via sottocutanea. Utilizzano, secondo la modalità d’azione: un’insulina ad azione prolungata, lenta o intermedia, per coprire il fabbisogno insulinico basale e un’insulina ad azione rapida e breve per i pasti. La combinazione di insulina lenta e rapida consente di approssimarsi alla fisiologia dell’insulina nell’organismo e ha lo scopo di mantenere il livello di zucchero intorno ai valori normali.
Gli “analoghi” dell’insulina rapida permettono un tempo più breve tra l’iniezione e il pasto, soprattutto fuori casa (ristoranti, mense, fast-food). Questo ha portato allo sviluppo dell’“insulinoterapia funzionale” o “carbohydrate counting” dall’inglese, basata su una stima della dose di insulina nel pasto, secondo la quantità di carboidrati ingeriti. Una durata d’azione più breve riduce il rischio di ipoglicemia a distanza dal pasto o nel caso di dosi cumulative, tra due pasti.
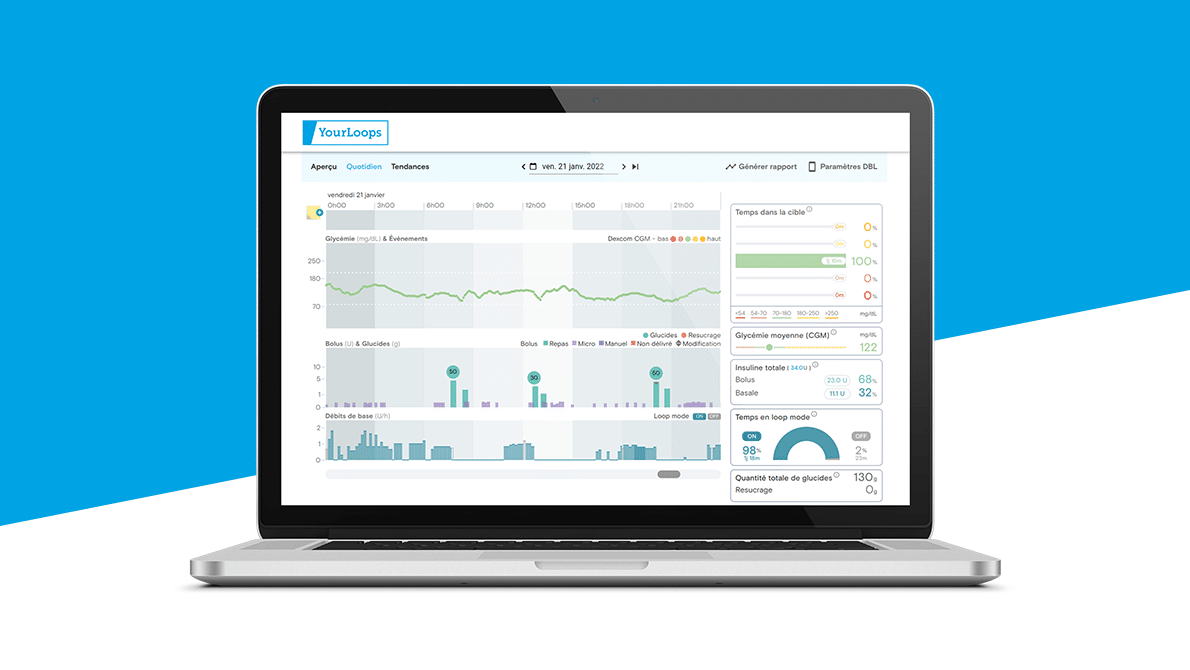
L’uso di pompe per insulina sottocutanee, che utilizzano solo insulina rapida, sta beneficiando grandemente delle nuove insuline più rapide e più brevi. Questa soluzione trarrà beneficio dallo sviluppo di sistemi automatizzati di somministrazione di insulina (chiamati anche “closed loop” o “semi-closed loop”) che collegano un algoritmo di supporto decisionale, un sensore di monitoraggio continuo del glucosio (CGM) e una pompa per insulina. Il rilascio di insulina è quindi automatizzato e regolato in base ai valori glicemici trasmessi dalla soluzione di monitoraggio continuo del glucosio.
In alcuni casi specifici, viene anche preso in considerazione l’apporto di insulina tramite trapianto di isole in centri specializzati.3, 4, 5, 6
BIBLIOGRAFIA
- J. Girard. Les actions physiologiques de l’insuline. MÉDECINE DES MALADIES MÉTABOLIQUES. Vol 2 – N° S2. P. 124-129 – 12/2008
- https://beyondtype1.org/the-10-most-expensive-liquids-in-the-world/#:~:text=Insulin%20%249%2C400*%20per%20gallon,produce%20in%20its%20biosynthetic%20form.
- G. Slama. Histoire de l’insulinothérapie. MÉDECINE DES MALADIES MÉTABOLIQUES. Vol 6 – N° 4. P. 352-357 – 09/2012
- Nathan DM. Long-term complications of diabetes mellitus. N Engl J Med 1993;328:1676-85.
- B.Vialettes, D.Raccah. Les analogues de l’insuline. JOHN LIBBEY EUROTEXT. 2006
- S. Halimi, N. Wion, A.-L. Coulon, P.-Y. Benhamou. Les insulines, ultra-rapides, et techniques pour accélérer l’action des insulines rapides. MÉDECINE DES MALADIES MÉTABOLIQUES. Volume 8, Issue 2, Pages 125-132. 07/2014.